
一、优化饮食习惯,把好“入口关”
饮食是影响胃部健康的关键因素,许多不良饮食习惯都是胃癌发生的“催化剂”。高盐食物是首当其冲的危险因素,腌制食品如咸菜、咸鱼、腊肉等在腌制过程中会产生亚硝酸盐,进入人体后可能转化为致癌物亚硝胺。此外,高盐饮食会破坏胃黏膜屏障,使胃黏膜长期处于损伤状态,增加胃部病变风险。因此,应减少腌制食品的摄入,选择新鲜食材,烹饪时控制食盐用量,每日盐摄入量不超过5克。


油炸、油煎、烧烤等高温烹饪方式制作的食物,不仅含有大量油脂,还会在烹饪过程中产生苯并芘、丙烯酰胺等致癌物。这些物质会直接刺激胃黏膜,长期食用易诱发胃部细胞癌变。相比之下,蒸煮炖等低温烹饪方式更有利于保留食物营养,减少有害物质生成,建议日常饮食中多采用此类烹饪方法。


霉变食物也是胃癌的重要诱因,例如发霉的大米、玉米、花生等,往往含有强致癌物黄曲霉毒素。这种毒素耐高温,普通烹饪手段难以将其完全破坏,一旦摄入会对胃部造成严重损伤。因此,在选购和储存食物时,务必仔细检查,发现霉变立即丢弃,切勿心存侥幸。此外,还要避免食用过期、变质食物,尽量选择新鲜、卫生的食材。
多吃新鲜蔬菜水果、全谷物和优质蛋白质则对预防胃癌大有裨益。蔬菜水果富含维生素C、维生素E、β–胡萝卜素等抗氧化物质,能够抑制致癌物生成,保护胃黏膜;全谷物含有丰富的膳食纤维,可促进肠道蠕动,减少有害物质在胃肠道的停留时间;鱼类、豆类、瘦肉等优质蛋白质来源,能为身体提供必要的营养,维持胃部正常生理功能。
二、根除幽门螺杆菌,消除感染隐患
幽门螺杆菌(Hp)感染是胃癌发生的重要危险因素,约78%的非贲门胃癌与幽门螺杆菌感染相关。幽门螺杆菌可在胃内酸性环境中生存,通过分泌毒素破坏胃黏膜屏障,引发慢性炎症,促使胃黏膜上皮细胞发生基因突变,进而增加胃癌发病风险。因此,及时检测和根除幽门螺杆菌至关重要。
目前,检测幽门螺杆菌的方法主要有尿素呼气试验、胃镜检查、血清学检测等。如果检测结果呈阳性,应在医生指导下采用标准的四联疗法(两种抗生素+质子泵抑制剂+铋剂)进行治疗,疗程通常为10 – 14天。治疗结束后,需停药至少4周再进行复查,确保幽门螺杆菌被彻底根除。对于有胃癌家族史、胃溃疡、胃炎等高危人群,更应定期检测幽门螺杆菌,一旦发现感染立即治疗。
三、重视胃部疾病,积极规范治疗
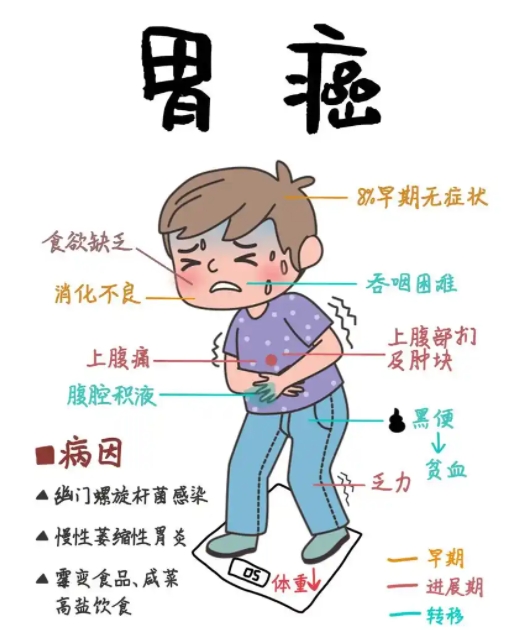
慢性胃炎、胃溃疡、胃息肉等胃部疾病若得不到及时有效治疗,可能会逐渐发展为胃癌前病变,进而增加癌变风险。例如,慢性萎缩性胃炎患者的胃黏膜腺体萎缩,胃酸分泌减少,容易导致胃内环境改变,利于细菌滋生和致癌物生成;胃溃疡长期不愈合,溃疡边缘的上皮细胞反复增生修复,也可能发生恶变;胃息肉,尤其是腺瘤性息肉,恶变几率相对较高。
因此,一旦出现上腹部疼痛、饱胀、反酸、嗳气、恶心、呕吐等胃部不适症状,应及时就医,进行胃镜等相关检查,明确病因并积极治疗。对于已确诊的胃部疾病患者,要严格遵循医嘱,按时服药,定期复查,密切关注病情变化,防止疾病进展恶化。同时,保持良好的生活习惯,避免精神紧张和过度劳累,也有助于胃部疾病的康复。
四、保持健康生活方式,提升机体免疫力
长期吸烟、酗酒也是胃癌发生的重要危险因素。烟草中的尼古丁、焦油等有害物质进入胃部后,会直接刺激胃黏膜,抑制胃黏膜前列腺素合成,削弱胃黏膜的保护作用;酒精则会破坏胃黏膜屏障,导致胃黏膜充血、水肿、糜烂,增加胃部病变风险。因此,戒烟限酒是预防胃癌的重要措施。

规律作息和适度运动同样不可或缺。长期熬夜会打乱人体生物钟,影响内分泌和免疫系统功能,降低机体抵抗力;而适度运动,如每周进行150分钟以上的中等强度有氧运动(如快走、慢跑、游泳),可促进胃肠蠕动,改善消化功能,增强机体免疫力。此外,保持积极乐观的心态,学会调节情绪,避免长期处于焦虑、抑郁等不良情绪状态,也有助于维持胃部健康。
五、加强高危人群筛查,实现早诊早治
有胃癌家族史、幽门螺杆菌感染、长期患有胃部疾病、年龄在40岁以上等高危人群,患胃癌的风险显著高于普通人群。对于这些高危人群,建议定期进行胃镜检查,以便早期发现胃部病变,及时进行干预治疗。胃镜检查能够直接观察胃黏膜的形态、色泽、有无溃疡、息肉等病变,并可取组织进行病理检查,是发现早期胃癌最有效的方法。一般来说,普通高危人群每2 – 3年进行一次胃镜检查;对于已经存在胃黏膜不典型增生等癌前病变的患者,应缩短检查间隔时间,遵医嘱定期复查。
预防胃癌是一项长期的健康工程,需要我们从日常生活的点滴做起。通过优化饮食习惯、根除幽门螺杆菌、重视胃部疾病治疗、保持健康生活方式以及加强高危人群筛查等综合措施,我们能够有效降低胃癌的发病风险,守护胃部健康,拥抱美好的生活。